Паренхиматозный панкреатит
Содержание
На протяжении последних 30 лет постоянно увеличивается количество людей, страдающих заболеваниями желудочно-кишечного тракта, в том числе и поджелудочной железы. Вызвана такая тенденция определенными факторами, среди которых: нерациональное питание, вредные привычки, снижение уровня жизни и т.д.
Кроме этого, на сегодняшний день методы исследования состояния внутренних органов человека являются более совершенными, используются новейшие методы диагностики заболеваний, что позволяет в большинстве случаев определить наличие болезни поджелудочной железы.
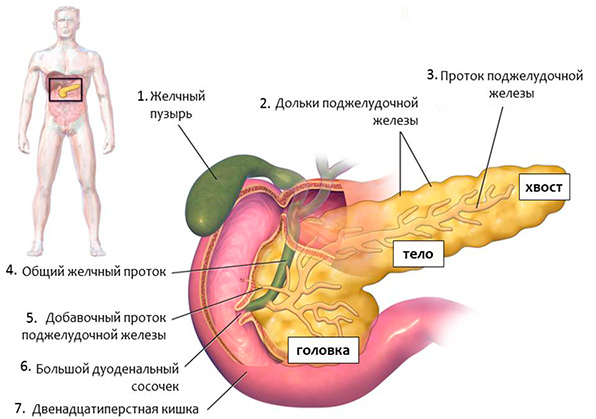
Панкреатит – одно из наиболее распространенных заболеваний желудочно-кишечного тракта. Связано оно с воспалительным процессом поджелудочной железы. Панкреатическая недостаточность, которая возникает в результате атрофииподжелудочной железы, характеризуется как панкреатит паренхиматозный хронический. Главная особенность этого вида панкреатита – возможность частых рецидивов.
Главные причины возникновения заболевания
Хронический паренхиматозный панкреатит довольно часто появляется в результате не вылеченной острой формы этого заболевания. Также среди основных причин можно выделить следующие:
- отсутствие рационального сбалансированного питания, а также употребление острой, соленой и жирной пищи;
- вредные привычки (алкоголь, курение);
- инфекционные заболевания, такие как: грипп, ангина, скарлатина, тиф и пр.;
- авитаминоз, недостаточное насыщение пищи белком;
- гиперпаратиреоз – заболевание щитовидной железы, связанное с ее повышенной функциональностью;
- хронические болезни пищеварительной системы;
- постоянные стрессовые ситуации;
- системный атеросклероз.
Основные симптомы при хроническом паренхиматозном панкреатите
Разобраться, что такое хронический паренхиматозный панкреатит, поможет определение основных симптомов, с которыми пациенты обращаются за помощью к врачу.
Одним из главных проявлений болезни является то, что больной резко и быстро худеет, поскольку из-за неправильного и недостаточного функционирования поджелудочной железы многие продукты не перевариваются и соответственно не усваиваются организмом.
Кроме этого, потеря веса может быть связана с сильными болями в области живота, которые возникают в периоды обострения.
Если человек страдает на хронический паренхиматозный панкреатит, симптомы будут такие:
- тошнота и рвота, диарея, чередующаяся с запорами;
- жирный блеск каловых масс, в которых имеются остатки непереваренной пищи, появляющейся в испражнениях вследствие отсутствия необходимых ферментов;
- болевые ощущения в левом подреберье, переходящие на область спины(могут появляться после переедания или приема острой пищи);
- вздутие кишечника, повышенное газообразование, возникающее в результате дисфункции желудочно-кишечного тракта;
- сыпь на коже в виде кровавых капель диаметром до 5 мм;
- развитие сахарного диабета, связанное с понижением уровня инсулина при воспалительном процессе в поджелудочной железе;
- повышенное слюноотделение и др.
Наличие всех вышеперечисленных симптомов является поводом срочно обратиться к врачу.
Кроме того, следует помнить, что симптоматика заболевания в основном характерна для периодов обострения, так как при хроническом панкреатите сильных болей не наблюдается и симптомы не ярко выражены, поэтому довольно часто может ставиться диагноз энтероколит или энтерит, а не панкреатит паренхиматозный.
Полезно знать:
Методы диагностики для выявления заболевания
Диагностируют заболевание на основании:
- Характерных жалоб, с которыми больной обратился за медицинской помощью.
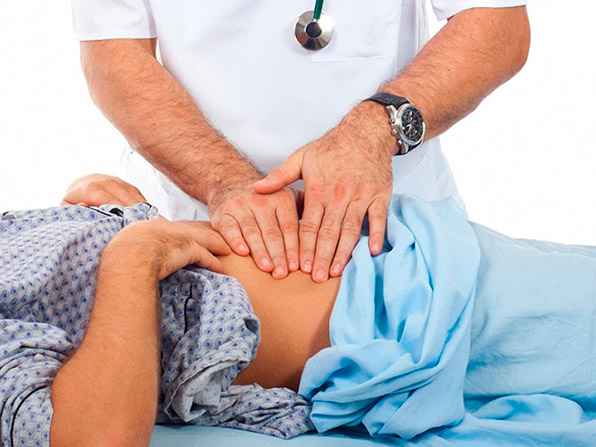
- В ходе осмотра специалиста (берется во внимание цвет кожного покрова и болезненность при пальпации).
- По результатам проведенных исследований: общий и биохимический анализ крови, общеклинический анализ мочи и кала,копрограмма, ультразвуковое исследование и рентген поджелудочной железы, лапароскопия.
Врач ставит диагноз, учитывая комплексную диагностику, которая включает все необходимые обследования пациента.
На основе полученных данных может также диагностироваться хронический паренхиматозный панкреатит с внешнесекреторной недостаточностью, для которого характерной является дисфункция поджелудочной железы, когда не вырабатываются необходимые желудочные соки для расщепления пищи.
В результате внешнесекреторной недостаточности нарушается процесс переваривания белковой и жирной пищи, частички которой выходят вместе с калом.
Лечение хронического паренхиматозного панкреатита
Больной должен знать особенности такого заболевания, как хронический паренхиматозный панкреатит, что это за болезнь и каким способом ее лечить.
Основная терапия будет направлена на устранение главных признаков – болезненности, тошноты и рвоты. Кроме того, специалист назначит прием витаминных комплексов, стероидов, анаболитиков (препараты общеукрепляющего действия), заместительную ферментную терапию, медикаментозное лечение.
В случае возможных осложнений показано оперативное вмешательство, которое заключается в дренировании выводящего протока или иссечении пораженных тканей поджелудочной железы.
Пациент должен помнить, что заболевание имеет хронический характер, поэтому необходимо быть внимательным к своему здоровью всегда и везде:
- придерживаться строгой диеты на протяжении длительного времени;
- избегать чрезмерных физических и умственных нагрузок;
- выработать в себе такое качество, как стрессоустойчивость;
- регулярно отдыхать и проходить курс оздоровления (желательно профилактическое лечение в санаториях);
- отказаться от вредных привычек.
Следуя этим правилам, можно избежать частых обострений заболевания.
Особенности правильного питания при хроническом паренхиматозном панкреатите
Чтобы облегчить состояние и не допускать частых обострений, пациент должен не только рационально питаться, но и придерживаться строгой диеты. В период острой стадии болезни необходимо полностью отказаться от пищи, на этом этапе организм поддерживают с помощью инъекций глюкозы и физиологического раствора.
Только на четвертый день рекомендуют вводить несоленую пищу, содержащую небольшое количество углеводов, аскорбиновой кислоты и витамина В.
Через неделю после приступа необходимо начинать принимать пищу в перетертом виде. В дальнейшем следует придерживаться таких правил:
- приемы пищи небольшими объемами нужно повторять приблизительно через каждые 4 часа (дробное питание);
- еда должна быть в теплом виде и желательно перетертой;
- увеличить количество белков и уменьшить соответственно – жиров и углеводов;
- блюда варить, запекать или готовить на пару;
- положительно влияет обильное питье (это могут быть не слишком кислые фруктовые соки, ягодные отвары, морсы);
- в рационе должны преобладать овощи и фрукты;
- ограничить употребление сдобного, сладкого, жирного, соленого и копченого.
Следуя этим принципам, пациент не часто будет вспоминать паренхиматозный панкреатит, что это такое, пройдут болезненные ощущения, уменьшиться количество периодов обострения заболевания.
detector