Что такое инсулинома поджелудочной железы и по каким причинам развивается опухоль
Содержание
Инсулинома поджелудочной железы — серьезное заболевание, при котором происходит активное вырабатывание инсулина. При таком патологическом состоянии присутствие гормона в организме человека превышает норму в 2 раза, а то и более. Избыточное количество инсулинового вещества ведет к резкому падению глюкозного уровня в крови, что негативно сказывается на состоянии центрально-нервной системы и головном мозге.
По каким причинам развивается опухоль, какими признаками проявляется и каковы особенности ее лечения – актуальные вопросы для многих людей, которым пришлось столкнуться с этим недугом.
Что такое инсулинома поджелудочной железы
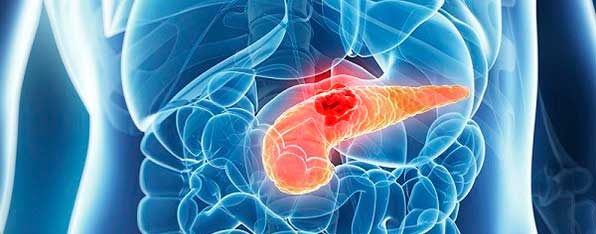
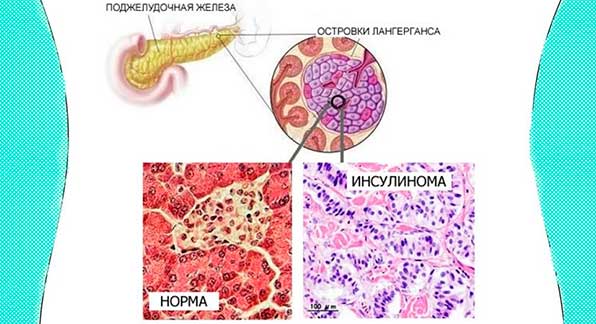
Инсулинома поджелудочной железы — это гормонально-активная опухоль бета-клеток островков ПЖ. Опухолевидное тело в виде плотного узелка, расположенное в капсуле имеет красно-коричневый, серый или розовый цвет, средний размер – 1,5-2 см, и чаще бывает доброкачественного характера, чем злокачественного.
Опухоль способна формироваться в любой области поджелудочной (голова, тело, хвост). Помимо ПЖ, инсулинома может возникать и на других органах:
- Желудок.
- Сальник.
- Печени.
- Селезенка.
- 12-типерстная кишка.
|
Особенности инсулиномы |
|
|
Доброкачественная (эндокринологическая) |
Злокачественная (онкологическая) |
| Влияет на обмен веществ и гормональный фон. Встречается в 85-90% случаев (МКБ-10 D13.7). |
Способна к метастазированию. Диагностируется в 10-15% случаев (МКБ*-10 C25.4). |
Инсулинома провоцирует повышенную секрецию инсулина, о чем свидетельствует внезапное проявление гипогликемического приступа, при котором глюкозный показатель в крови резко понижается. При отдельной клинике, развитие опухоли в железе указывает на присутствие множественного эндокринного аденоматоза.
Инсулинома – это опухолевидное образование, способное вырабатывать инсулиновый гормон. Клетки опухоли имеют неправильную структуру, а их жизнедеятельность нестандартна, поэтому регуляция количества глюкозы не осуществляется. Такие аномалии, как гиперинсулинизм и гипогликемия являются следствием присутствия опухоли.
Полезно знать:
Причины развития опухоли
К сожалению, на сегодняшний день медицине не известны истинные причины возникновения инсулиномы поджелудочной железы, однако специалисты продолжают исследования в данном направлении.
Врачи предполагают, что развитию опухоли способствуют:
- Неправильное питание.
- Нарушение работы ЖКТ.
- Болезни желудка.
- Облучение радиацией.
- Почечная гликозурия.
- Влияние токсинов на организм.
- Плохое поглощение углеводов.
- Острый либо хронический энтероколит.
- Дефицит тиреоидных гормонов.
- Острая недостаточность надпочечников.
- Продолжительное голодание и развитие анорексии.
- Частое и стремительное понижение сахара в крови.
- Неправильный прием противодиабетических лекарств.
- Нервные и психические расстройства, приводящие к понижению аппетита.
Медицина считает, для инсулиномы свойствен приобретенный характер, то есть, она не передается по наследству. Чаще всего инсулинома диагностируется у людей в 40-60 лет.
Характерные симптомы инсулиномы
Причины развития инсулиномы у разных людей часто схожи, однако симптомы болезни могут проявляться абсолютно по-разному. Этот нюанс медики объясняют тем, что организм каждого человека в разной степени реагирует на гипогликемию и инсулин. Больше всего нехватка глюкозы негативно влияет на клетки головного мозга, который не способен делать запасы этого вещества, а также не умеет преобразовывать жирные кислоты в энергетический источник.
Как уже упоминалось выше, ключевой признак присутствия инсулиномы – приступы гипогликемии, так организм реагирует на избыточное количество инсулина. Для гипогликемии характерны периоды покоя и обострений.
|
Симптомы во время покоя |
Симптомы в период рецидива |
| Увеличенный аппетит. Ожирение. Сбой метаболизма. |
Обострение наблюдается в утренние часы. При длительном воздержании еды – в ночное время. |
Инсулинома оказывает агрессивное воздействие в двух направлениях:
- На ЦНС.
- На эндокринную систему.
Исходя из этого, симптоматику основной группы можно разделить на две подгруппы:
|
Признаки нарушения работы ЦНС |
Признаки нарушения гормонального фона |
| Мигрень. Эйфория. Слабость мышц. Нарушение сознания. Беспричинная агрессия. Проявление галлюцинаций. |
Дрожание. Боязливость. Ледяной пот. Тахикардия. |
О начале приступа свидетельствует:
- Всеобщая слабость.
- Переутомление.
- Страх.
- Головная боль.
- Беспокойство.
- Повышенный аппетит.
- Сильное потоотделение.
- Ускоренное сердцебиение.
Помимо этого клиника опухоли может быть как явной, так и скрытной, что опасно для человека. При скрытых симптомах пациент не способен вовремя принимать еду, тем самым исключается возможность своевременно ликвидировать проявления гипогликемии. Вследствие падения концентрации глюкозы в кровяной жидкости пациент может вести себя неадекватно, у него начинают проявляться:
- Повышенное слюноотделение.
- Чрезмерное потоотделение.
- Раздвоение в глазах.
- Беспричинная агрессия.
- Выразительные галлюцинации.
При невозможности своевременно купировать приступ посредством утоления голода, показатель глюкозы продолжает понижаться, в этой ситуации начинает наблюдаться дополнительная симптоматика:
- Увеличение мышечного напряжения.
- Эпилептический приступ.
- Расширение зрачков.
- Тяжелое и частое дыхание.
- Приступ тахикардии.
Возможные осложнения и последствия
Подобное клиническое состояние при отсутствии врачебной помощи может привести к осложнению — гипогликемической коме, которой предшествуют:
- Обморок.
- Увеличение зрачков.
- Слабый тонус мышц.
- Отсутствие пота.
- Неправильный ритм дыхания.
- Слабое сердцебиение.
- Падение артериального давления.
- Развитие инфаркта.
Проявление таких признаков может спровоцировать развитие отечности головного мозга.
Для пациентов преклонного возраста наличие такой опухоли может негативно сказываться на состоянии сердечно-сосудистой систему, ведь в этом возрасте сердечная работоспособность существенно понижается. В случае гипогликемического приступа мышца сердца начинает испытывать сильное голодание, что в несколько раз повышает нагрузку на миокард.
Особенности диагностирования болезни
Диагностика инсулиномы поджелудочного органа выполняется посредством применения специального тестирования:
- Суточный голод.
- Инсулиновый анализ.
- Тест, вызывающий синтез инсулина.
Суточное голодание
При данной диагностической методике назначается специальная диета с малым присутствием углеводов и жиров. Если имеется опухоль, то глюкозные параметры начинают увеличиваться. Клетки инсулиномы приступают к синтезу инсулина, независимо от величины присутствующей глюкозы в кровяной жидкости. Отмечается понижение сахарного вещества и скачок инсулина.
Данный способ тестирования определяет наличие опухоли в 100% случаях.
Инсулиновый анализ
В кровь пациента вводится инсулин, тем самым вызываются симптоматические проявления гипогликемии. Данная методика также отличается высокой эффективностью. Недостаток – риск развития настоящей гипогликемии или нейрогликопении, поэтому подобное тестирование выполняется только в стационаре.
Тест на синтез инсулина
Внутривенно вводится глюкагон либо глюкоза, тем самым искусственно повышается производство инсулинового гормона.
Однако более результативным считается тестирование с кальцием и глюкозой, так как активное вырабатывание инсулина при инсулиноме выше всего лишь на 60-80%, чем у пациентов без опухоли. При применении этой диагностики опасность проявления гипогликемии отсутствует.
Аппаратные и лабораторные методики
Помимо вышеуказанных вариантов диагностики назначается клиническое и лабораторное обследование, что помогает не перепутать инсулиному с другими заболеваниями:
- Недостаточность надпочечников.
- Патологии ЦНС.
- Онкология головного мозга.
- Эпилепсия.
- Неврастения.
- Инсульт.
- Тяжелая печеночная недостаточность.
- Психические расстройства.
- Недуги, развивающиеся вследствие избыточного присутствия гликогена.
- Экстрапанкриатические образования злокачественной формы.
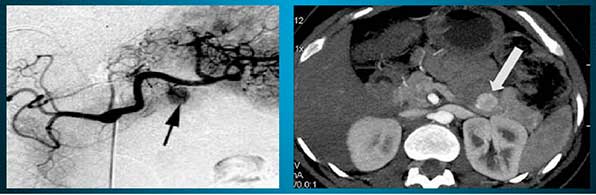
Также осуществляется диагностика типа инсулиномы, определение ее локализации и габаритов. Для этого назначается аппаратное обследование:
- КТ.
- МРТ.
- ЭКГ.
- УЗИ.
- Ангиография.
- Лапаротомия.
- Флюорография.
- Лапароскопия.
- ЭЭГ головного мозга.
Из лабораторных исследований проводится:
- Общий анализ крови.
- Тест крови на сахар.
- Биохимический тест крови.
- Общий забор мочи на ацетон и сахар.
- Анализ на резус-фактор и группу крови.
Какое лечение наиболее эффективно при развитии инсулиномы
Исходя из особенностей развития инсулиномы, ее формы и степени запущенности, назначается лечение, которое может быть:
- Медикаментозным.
- Хирургическим.
Рассмотрим особенности медикаментозной и оперативной терапии.
Лечение лекарственными средствами
Применение медикаментозных препаратов при опухоли направлено:
- На устранение или предупреждение проявлений гипогликемии.
- На подавление активности опухоли с дальнейшим ее устранением.
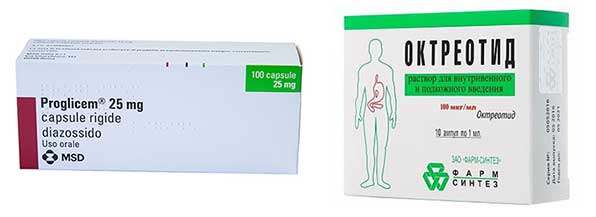
Из препаратов назначается:
- Диазоксид.
- Октреотид.
Эти лекарства способствуют понижению синтеза инсулина и купированию гипогликемических приступов.
Если хирургический метод по каким-то причинам невозможен, к примеру, когда новообразование злокачественное и с многочисленными участками поражения железы, рекомендуется применение симптоматической терапии. В этой ситуации пациенту назначается регулярный прием углеводов.
При низком лечебном результате, когда не получилось с помощью лекарств отрегулировать синтез инсулинового гормона, назначается химиотерапия, а после ее окончания – полихимиотерапия.
Хирургическое вмешательство
Удаление опухоли радикальным методом – хирургией, не назначается, если инсулинома сопровождается тяжелыми соматическими признаками. Особенности выполнения операции зависят от места локализации опухоли:
- Если злокачественная инсулинома находится в хвосте поджелудочной железы, производят отсекание поврежденной части органа вместе с опухолью.
- При нахождении инсулиномы онкологической формы на головке или теле органа с наличием множественных метастаз, когда не представляется возможным ее полное устранение, назначаются специальные лекарства, способные тормозить активность вырабатывания инсулина и предотвращать обострения гипогликемии.
Неонкологическую опухоль, которая располагается на головке либо теле железы удаляют методом вылущивания (энуклеация).
|
Виды хирургической терапии |
Особенности операции |
| Энуклеация | Выполняется устранение клеток инсулиномы. Применяется на ранних стадиях болезни. Операция показана при размещении опухоли на поверхности ПЖ. |
| Лапароскопия | Опухоль удаляется посредством аппарата через маленькие проколы в области размещения железы. |
| Дистальная резекция | Осуществляется удаление инсулиномы и некоторой доли поджелудочной. |
Параллельно с оперативным вмешательством выполняются лечебные манипуляции, действие которых направлено на купирование гипогликемических проявлений. С этой целью назначаются:
- Глюкагон.
- Катехоламины.
- Глюкокортикостероиды.
При злокачественной форме опухоли назначается Стрептозотицин или Доксорубицин.
Рацион питания
Полное изменение рациона не поможет избавиться от опухоли, однако после прохождения медикаментозной и хирургической терапии сбалансированное питание должно соблюдаться в качестве профилактические меры, а так же для общего поддержания организма. Помимо этого частое питание при инсулиноме, богатое на углеводы, способствует предупреждение развитию гипогликемического приступа.
Необходимо придерживаться следующих правил:
- Питайтесь 5-6 раз в день небольшими дробными порциями. Лучше кушать часто и понемногу.
- Откажитесь от жареной, чрезмерно соленой, копченой, консервированной пищи. Не увлекайтесь кофе, алкоголем и газированными напитками.
- Пейте 1,5-2 литра воды в день.
- Вводите в рацион овощи и фрукты, богатые клетчаткой, а так же кисломолочные продукты, крупы.
Дальнейший прогноз
Если инсулинома доброкачественной этиологии, то после ее иссечения, больной имеет хорошие шансы на выздоровление. При параэндокринной локализации для выздоровления будет достаточно и лечения медикаментами.
Однако при злокачественной форме вероятность полного выздоровления зависит от многих факторов:
- Участок локализации опухоли.
- Численность очагов поражения.
- Индивидуальности заболевания.
- Насколько опухоль восприимчива к химиотерапии.
Вероятный прогноз:
- После проведения операции положительный результат наблюдается в 90% эпизодах.
- Опасность летального исхода во время операции составляет 5-10%.
- Случаи такого осложнения, как метастазирование или кома, составляет 3%.
- При злокачественном течении результат неблагоприятен. Как показывает статистика, продолжительность жизни в 60% случаев – не более 2-х лет.
- В послеоперационное время возможно проявление таких осложнений, как: свищи, панкреатит, абсцесс либо перитонит. Во избежание их развития необходимо во время реабилитации тщательно соблюдать все врачебные рекомендации.
Заключение
Присутствие инсулиномы на тканях поджелудочной железы существенно осложняет человеку жизнь, особенно если она имеет онкологический характер. При малейших негативных отклонениях в самочувствии, при которых проявляются симптомы сходные с клиникой гипогликемии, не стоит заниматься самолечением, пытаясь самостоятельно отрегулировать уровень глюкозы. Чем раньше будет проведена диагностика организма и выявлена причина таких отклонений, тем выше шанс на выздоровление.
detector